研之有物
每個人的身體狀況會因為居住環境、生活習慣而有相當大的差異。但對於同一家族裡的成員來說,相似的基因存在親戚手足之間,彼此未來健康與否,可以從家族病史中看出一些端倪。不過,或許在不久的將來,就可以透過個人的基因資訊,直接評估患病風險,還能篩選適合自己的用藥。

身體不舒服去看醫生時,會填一張病歷表,其中一項常見的問題是:家族有哪些病史。
疾病的成因,有些是因為先天基因變異,有些是後天環境、飲食、傳染病造成。
詢問家族病史的目的在於,相似的基因自祖父母、雙親,再傳到子代,想知道罕見遺傳疾病、甚或癌症、心血管疾病、糖尿病等發生的機會,過往是透過詢問「家族病史」來瞭解。但未來將有更精確的方式預估患病風險——直接查看基因資訊。
針對單一基因異常造成的罕見遺傳疾病,郭沛恩團隊使用「全基因組遺傳分析」(full genome analysis) 來分析病因。
這類罕見遺傳疾病,包含先天性異常 (congenital anomalies) 、神經退化性疾病 (neurodegenerative disease) 等等。全基因組遺傳分析分成兩個部分,只要從血液、口水取得可供分析的 DNA,就可以進行全基因體定序 (whole genome sequencing),了解該 DNA 片段的鹼基如何排列;以及繪製全基因體圖譜 (whole genome mapping),了解該 DNA 片段在染色體上的位置。

首先,「全基因體定序」,是將已發病患者的 23 對染色體中,每一個基因全部都定序。定序完成後,參考已知的生物學、基因組學、醫學等知識,確認影響發病的基因;或是藉由比對健康雙親的基因,從可能的序列中搜尋基因變異處,再找出罕見遺傳疾病的發病機制。
接著,再利用「全基因體圖譜繪製」,來組裝長片段的 DNA,以提高基因排列的正確性、以及偵測結構性變異的靈敏度。
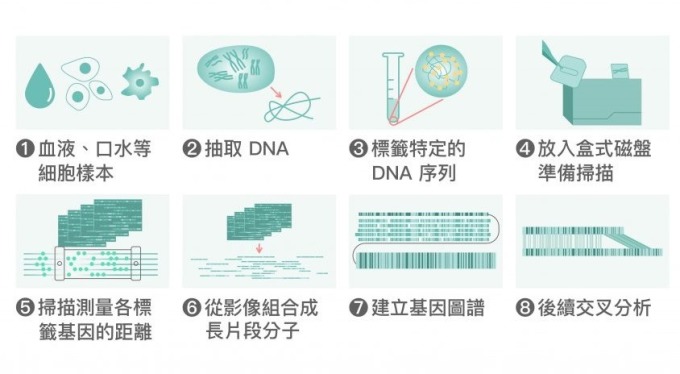
如上圖所示,郭沛恩團隊建立基因圖譜 (gene map) 的方法,是先將 DNA 分成較大的片段,利用特定的酵素來標記 DNA 上的特定序列,並黏上螢光當作標籤 (label)。透過機器測量各個螢光標籤之間的距離後,再從影像組合成長 DNA 片段,並定位出該 DNA 片段在染色體的位置。
全基因體圖譜繪製,彌補了全基因體定序讀取長度限制的缺憾;而全基因體定序,則提供了準確的 DNA 序列。
藉由這兩個方式,團隊得以進行全基因組遺傳分析 (full genome analysis) ,進而探討罕見遺傳疾病的致病因子。
「DNA 裡充滿重複的序列,讓重建工程增添難度。但如果找到特殊的序列,對定序會很有幫助。」郭沛恩提到。相較於小片段 DNA,團隊所使用的較大 DNA 片段有更多序列線索,可以辨認、拼湊出基因原本排列的順序。將辨認大片段 DNA 得到的基因圖譜拼在一起,就能重組整條染色體。
對於「單一」基因異常造成的罕見遺傳疾病,能藉由全基因組定序 (whole Genome Sequencing) 和全基因組圖譜繪製 (whole genome mapping) ,找到可能致病的遺傳因子,再進一步研究發病原因與機制。
但面對「多基因」交互影響的疾病,例如糖尿病、癌症、心血管疾病、精神疾病等等,上述的全基因組遺傳分析 (full genome analysis) 就無法測出各個單一基因對疾病的影響程度。因為,以心血管疾病來說,少部分為單基因遺傳疾病,而大部分為多基因加上環境飲食等因子交互影響所致,病因相當複雜。
針對多基因影響的常見疾病,郭沛恩研究團隊利用另一種方法:全基因組關聯分析 (genome-wide association study,簡稱 GWAS)。
全基因組關聯分析 (GWAS) 搭配醫療資料的大數據分析,期望能找到與疾病預防、進程、及治療相關的生物標記 (biomarker),也就是體內可以反應某種疾病狀態的指標。目前,郭沛恩團隊正積極地與臺灣各大醫院合作,運用此方法,推行和大眾健康息息相關的「臺灣精準醫療計畫」。
在臺灣精準醫療計畫中,郭沛恩團隊透過文獻收集與疾病相關的「已知」基因變異點,並設計適合檢測該基因位點的晶片,之後病人的檢體就會利用這張晶片進行全基因組關聯分析 (GWAS),確認病人的基因是否在該處有變異情況。
另一方面,由於多數疾病的基因變異點尚「未知」,團隊可藉由全基因組關聯分析 (GWAS) 探究大量的病患基因樣本,從大數據找出與該疾病相關的致病基因;換句話說,當某種疾病的大多數病患,幾乎都在某處基因出現問題,就能推測其為關鍵的基因變異位點。
若想了解個人罹患糖尿病、癌症、心血管疾病等等這類常見疾病的風險,大眾可先進行基因檢測,建立自己的基因遺傳輪廓 (gene profile),並透過上述的全基因組關聯分析 (GWAS) 觀察基因變異點或表現量,再與自己的臨床病歷比對分析,就可從基因評估患病風險,比參考家族病史更為準確。
另外,由於不同的基因型會影響人體對藥物的反應,經由體外的基因檢測 (gene test),也能事先得知病患對藥物的反應,協助醫生選用最適合的藥物。
基因檢測除了讓醫療決策更精準,用藥也能更符合個人需求。
目前市面流通的藥物,多數是由歐美國家針對西方人開發,用在亞洲人身上可能沒有效果、甚至有害。例如,治療心血管疾病常用的抗凝血劑 Warfarin (音譯華法林)。
Warfarin 是從老鼠藥研發而來,具有相當程度的毒性,運用於人體醫療可以預防中風、心臟病。但因為亞洲人缺乏代謝此藥物的基因,很容易產生副作用,用藥過量會出血死亡。2006 年,中研院陳垣崇院士已經找到 Warfarin 的基因標的,並與醫院合作進行用藥前的基因篩檢。
至於常用於治療癲癇與三叉神經痛的藥物 Carbamazepine (卡巴氮平),誤用會引起史蒂文生氏強生症候群 (SJS), 與毒性表皮溶解症 (TEN) 等皮膚病徵。在用藥前先進行基因檢測,可以避免病人為副作用所困擾。
目前在臺灣部分大醫院進行單一位置的基因檢測,所費不貲。後續郭沛恩研究團隊若與健保合作,可以讓大眾用較低的費用了解自己的基因組資訊。
但為了達成精準醫療,除了檢測個人基因資訊,還需要蒐集臨床病歷資料、日常運動與飲食習慣等等。資訊越詳細,對疾病預測、治療越有幫助,但前提是要獲得個人的同意。郭沛恩想像,或許有一天,人人身上都有穿戴式裝置的追蹤器,就可以精確蒐集各種訊息。
「但個人意願如何,這就不知道了。」郭沛恩說。
2018 年初,針對罕見遺傳疾病的全基因組遺傳分析 (full genome analysis) 計畫才剛開始,至少需要一年的時間來執行;至於目標是運用全基因組關聯分析 (genome-wide association study) 提升大眾健康的「臺灣精準醫療計畫」,郭沛恩則期望在這個計畫推行一年半的時候,評估與健保系統合作的可行性,以及是否能真的找到目前未知的致病基因。
與疾病篩檢的「目的性」檢驗不同,臺灣精準醫療計畫偏向「預防性」檢測。
計畫推廣的同時,需要更大量的樣本協助研究。但基因組分析通常會是在人們健康的時候進行,不同於以往大眾所熟悉的目的性疾病篩檢,推廣的過程勢必會受到質疑。面臨這個挑戰,郭沛恩表示研究團隊必須加強示範基因檢測的實際益處,而非以純粹提供數據讓科學家研究為理由來說服民眾。
分析雙親的基因組資訊,的確可以預測新生兒可能面臨的遺傳疾病,但實際狀況依然要等胚胎成形後才能確認。若是從胚胎中取出細胞,並將細胞核中的基因組完全定序,避開疾病與缺陷,只留下優良的基因組合就不再只是夢想。
要完整分析基因組,需要約一百萬個細胞。但在胚胎時期,頂多只能取得幾個細胞,遠不及基因定序所需的量。但即使技術上可行,在倫理層面,郭沛恩還是覺得極不妥當。「我們不知道甚麼樣的寶寶是最好的。」郭沛恩認為,聰明的、健康的、外貌出色的,對每位父母而言「最好的寶寶」都不一樣。
況且,不符合這些特徵的新生兒,並不代表沒有活下來的權力。因此郭沛恩強調,用全基因組分析來篩選小孩,絕對不是個好主意。
時任生醫所所長的劉扶東升任中研院副院長後,原本一年約莫來臺灣一次的郭沛恩收到擔任所長的邀請。但對於香港長大,在美國就讀大學,並一路當上加州大學舊金山分校皮膚科教授、心血管研究所特聘教授的郭沛恩來說,離開熟悉的環境需付出相當龐大的代價。「我其實沒有想過要離開舊金山,因為研究進行得很順利。」
不過,得知有機會能將精準醫療計畫付諸實行後,郭沛恩對來到臺灣工作相當期待。因為歐美國家也曾推行精準醫療,但歐洲國家如瑞典、荷蘭,將重點放在費用昂貴的全基因體定序。「一個人定序要一千美金,瑞典全國定序要花一百億,很難找到這麼多經費。」郭沛恩提到執行的困難時說。
至於美國,除了民族組成複雜增加分析難度,缺乏完善的健康福利政策更讓基因醫療窒礙難行。由於美國人民的健康保險,是由任職的公司向合作的私人保險集團投保,只要換工作就會由新的保險公司接手,因此當下發生意外或疾病才會給付醫療服務。加上私人保險集團以營利為宗旨,防患未然的基因檢測很難要求保險公司給付。
有些國家有健康照護問題,有些國家則是樣本數量不足。擁有全民健保、人口又夠多的臺灣,確實是個合適的地方。「再說,政府也很有興趣,因為這計畫有機會節省醫療支出,又讓大家更健康。」郭沛恩說。
在美國進行研究多年,後應邀來臺灣,熟悉兩方研究環境的郭沛恩指出,兩國在研究領域都有聰明的人才,差異在於行政系統。在美國,每一筆花費都必須各別申請,雖然申請很困難,但獲得的經費很多;至於臺灣,整筆研究經費是來自國家,雖然資源有其侷限,但研究員有較大的自主空間,可以探索感興趣的領域。
和能力相應的薪資與友善的環境,是招募人才不變的道理。
對於人才招募,郭沛恩認為:資源 (或薪資)、名譽、還有工作的快樂,是讓人有動力工作的要素。只要臺灣能提供與能力相對應的待遇,就能吸引各地優秀的人才一起來合作。問及現在工作的心得,郭沛恩笑著說:「這裡的同事彼此會熱心地提供協助,工作起來很愉快。」
延伸閱讀:
上一篇
下一篇
